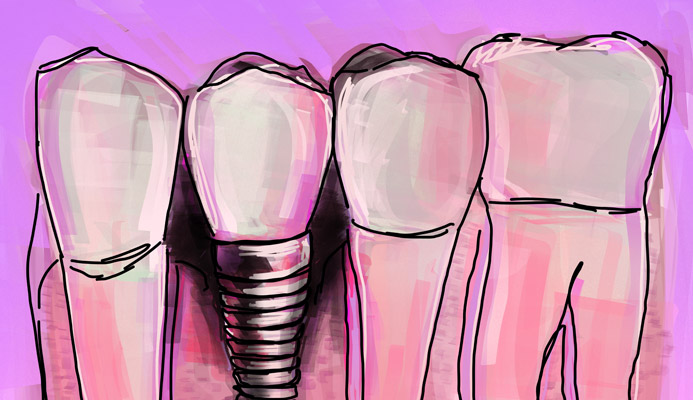
Hai posizionato da tempo un impianto dentale che ora, stranamente, sta ‘dondolando’ in maniera preoccupante?
La mobilità di un impianto dentale rappresenta sempre un segnale di allarme che non deve mai essere sottovalutato o ignorato.
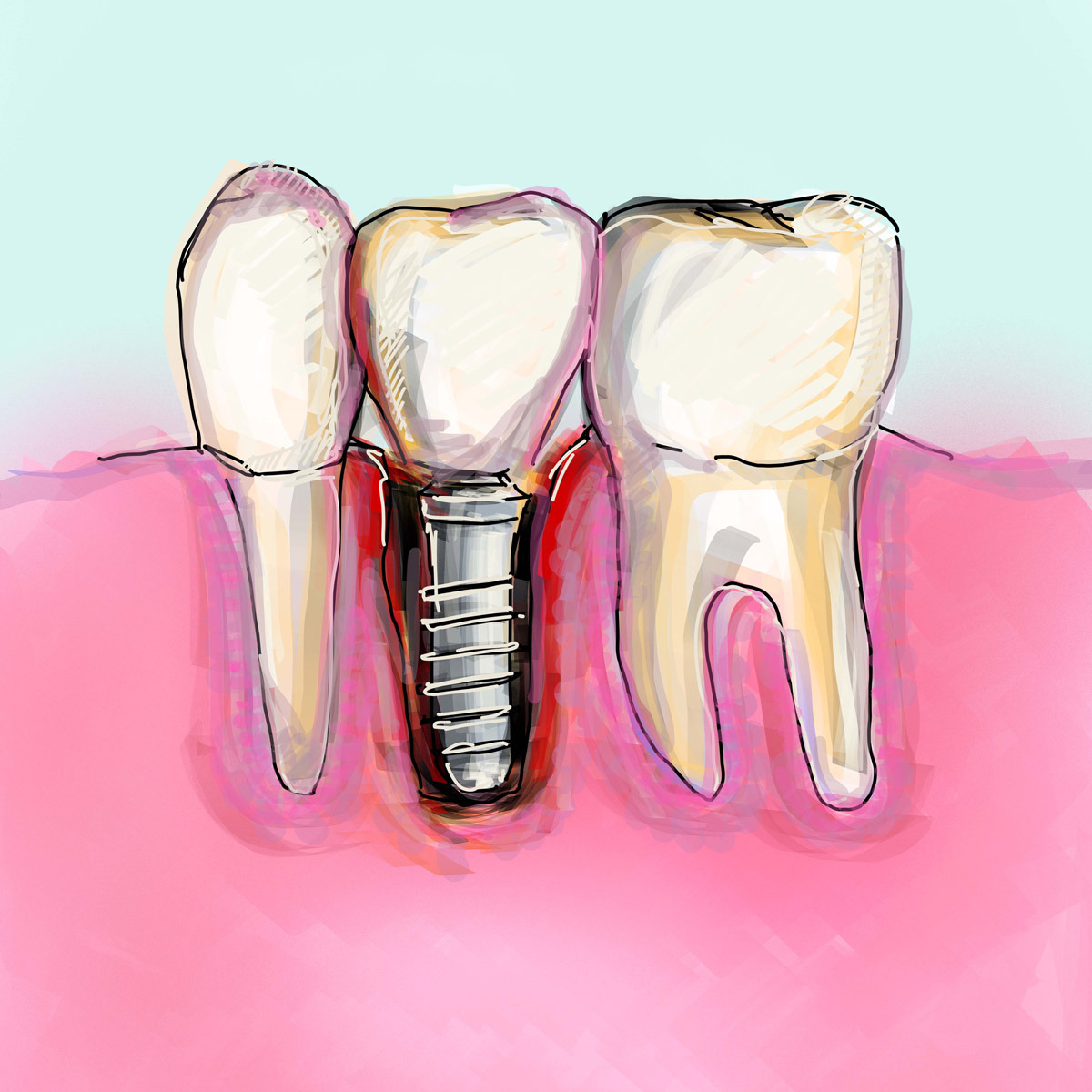
Un impianto dentale correttamente osteointegrato dovrebbe rimanere perfettamente stabile e immobile per tutta la sua durata di vita, imitando completamente la funzionalità di un dente naturale, e questo vuol dire che non dovrebbe 'dondolare' affatto, neppure minimamente.
Quando si percepisce che un impianto dentale si muove o dondola, significa inevitabilmente che qualcosa non sta funzionando nel modo corretto.
La stabilità dell'impianto è infatti uno dei requisiti fondamentali per il successo a lungo termine del trattamento implantare e rappresenta la base su cui si fonda l'intera riabilitazione protesica.
La sensazione di mobilità può manifestarsi in diversi modi: dal semplice movimento durante la masticazione fino a un vero e proprio dondolio percepibile anche con la lingua.
In ogni caso, qualsiasi forma di instabilità richiede un intervento immediato da parte dello specialista per identificare la causa scatenante e implementare la terapia più appropriata.
Leggi questa pagina per scoprire quali possono essere le cause della mobilità di un impianto, e cosa fare se essa si presenta.
Che cos'è un impianto dentale?
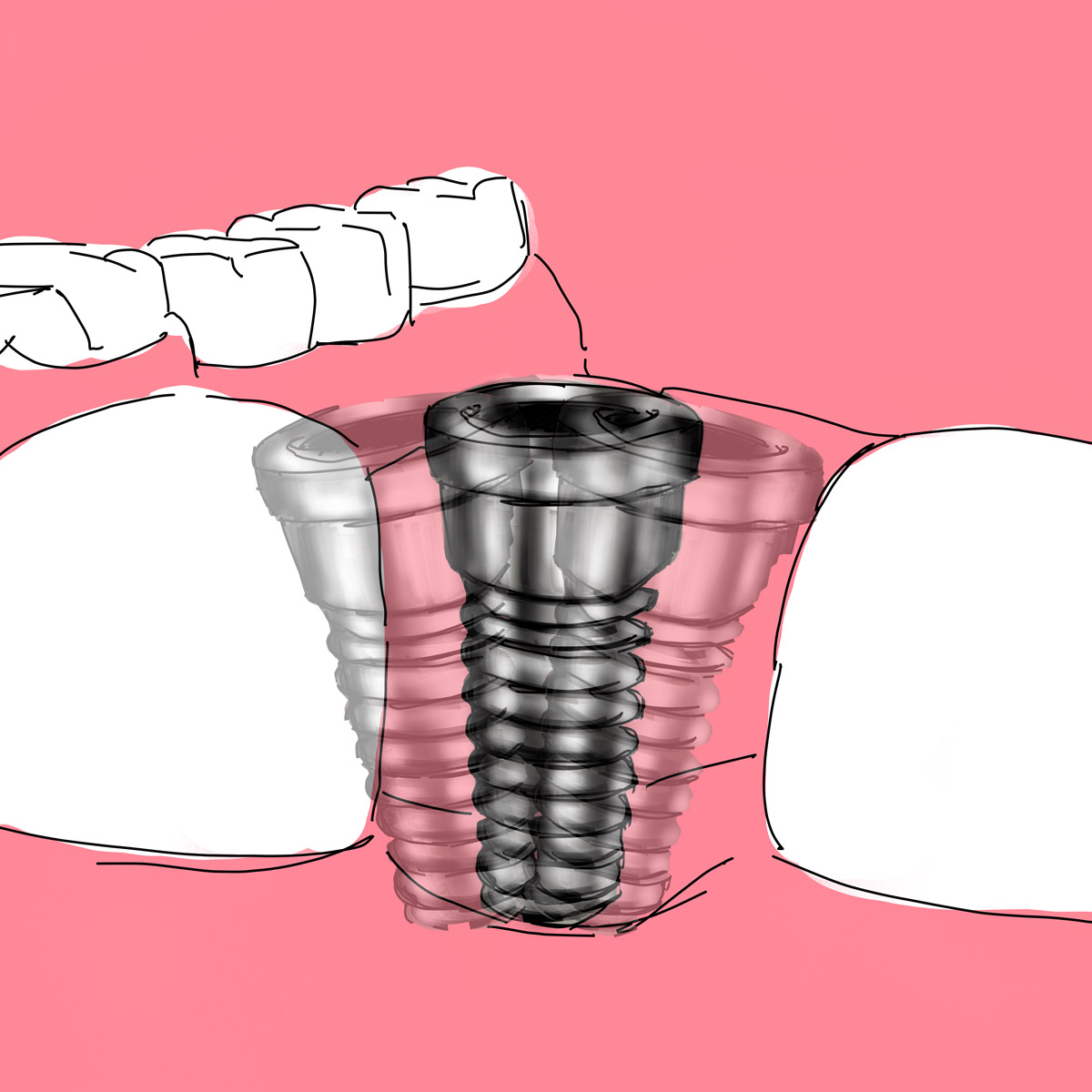
Un impianto dentale è una sostituto biocompatibile di un elemento dentale, il cui scopo è quello di rimpiazzare, sia esteticamente che nella parte funzionale, uno o più denti naturali perduti.
L'impianto dentale si basa sul principio biologico dell'osteointegrazione, scoperto dal Prof. Brånemark negli anni '50 del secolo scorso: un elemento biocompatibile, come ad esempio una vite in titanio medicale, inserito in un osso, tende ad essere integrato dallo stesso durante il normale processo di guarigione dei tessuti, formando una struttura coesa e resistente.

Il Prof. Brånemark in età avanzata
Dopo anni di sperimentazioni e ricerca, nel 1982 la Conferenza di Toronto considerò scientificamente fondato il principio dell'osteointegrazione, spalancando la strada alla moderna Implantologia.
Che cos'è la perimplantite, e perché può essere pericolosa per gli impianti dentali?
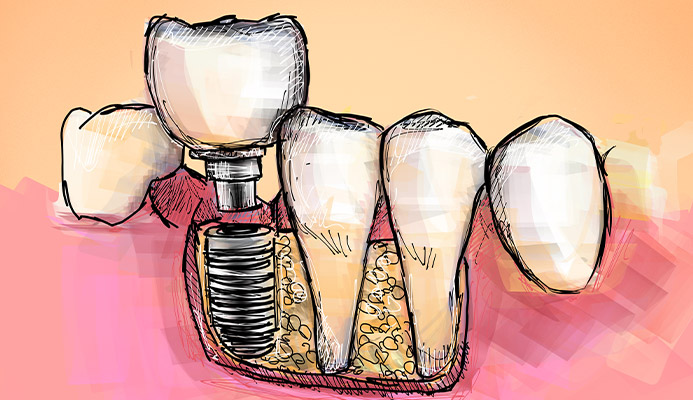
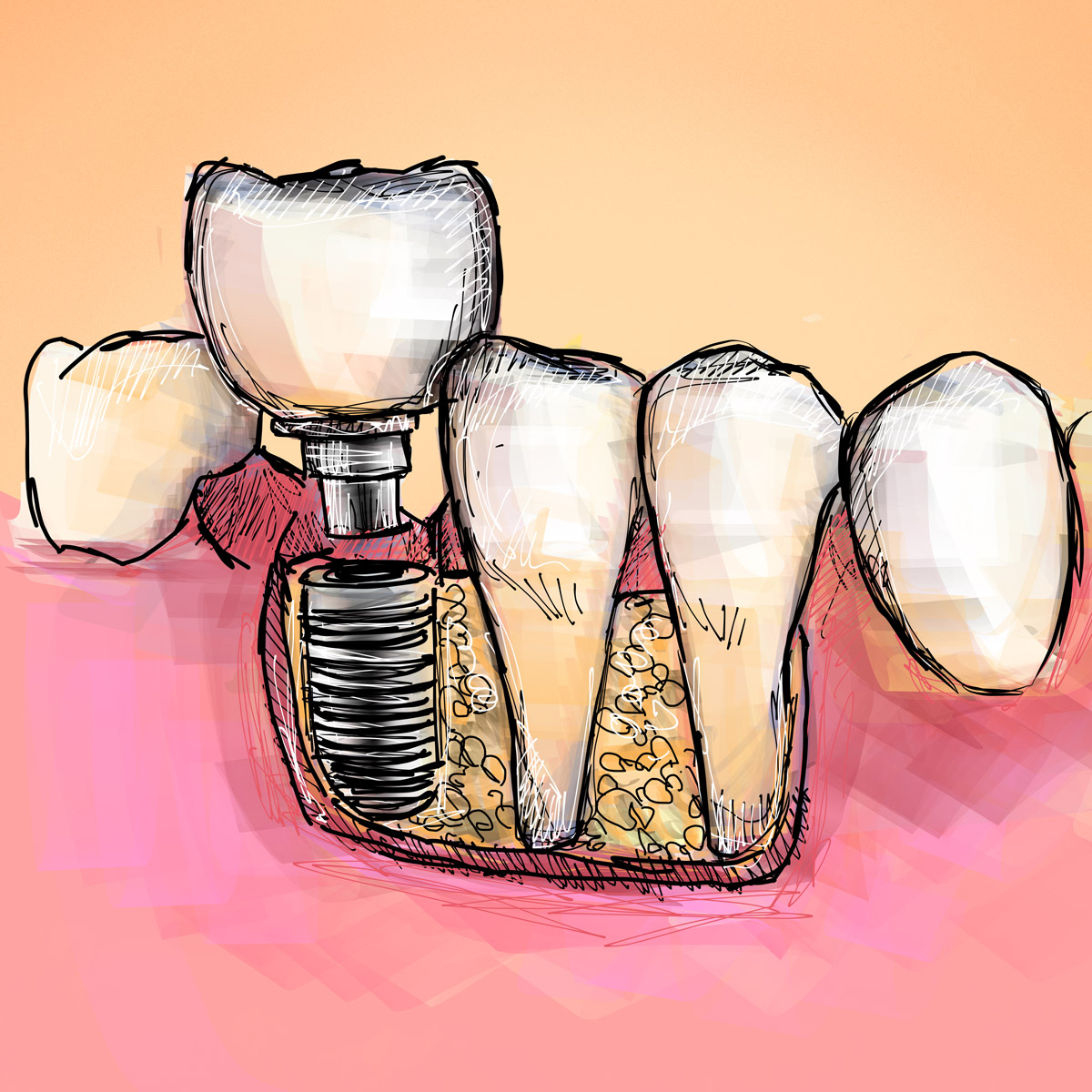
La perimplantite è un'infiammazione cronica dei tessuti perimplantari, cioè i tessuti attorno ad un impianto dentale.
È una patologia infiammatoria causata da un'infezione batterica fuori controllo, che ha soverchiato le naturali difese immunitarie del cavo orale e ha dunque generato l'infiammazione dei tessuti attorno al moncone (abutment) o alla vite endossea (fixture) dell'impianto dentale.

i batteri parodontopatogeni, l'agente eziologico della perimplantite
La patologia è complessa e ha natura multifattoriale, ma la sua origine eziologica è data dalla sovra-infezione di alcune famiglie di batteri orali, molto simili ai batteri parodontopatogeni che causano la malattia parodontale che, per alcune cause scatenanti (e una certa predisposizione genetica), iper-proliferano oltre i limiti delle difese immunitarie del corpo, scatenando dunque un'infiammazione dei tessuti perimplantari.
Se non curata, la perimplantite, con una similitudine preoccupante con la malattia parodontale, distrugge lentamente non solo i tessuti della mucosa gengivale, e dunque quelli superficiali, ma può portare alla distruzione dell'osso alveolare, cioè l'osso che tiene ancorata saldamente la vite endossea dell'impianto per mezzo dell'osteointegrazione.
La perimplantite è una delle complicanze più temute dopo il posizionamento di un impianto dentale, e i suoi numeri percentuali nella popolazione sono in continuo aumento, più che altro per l'aumento contestuale del numero totale di impianti posizionati (incrementale e progressivo negli ultimi decenni).
Come si distingue la perimplantite dalla mucosite perimplantare?

la gengiva attorno all'impianto infettata dai batteri piogeni diviene rossa e gonfia
In ambito clinico, è cruciale distinguere la perimplantite dalla mucosite perimplantare, una condizione più lieve che rappresenta spesso (ma non sempre) lo stadio iniziale del processo infiammatorio.
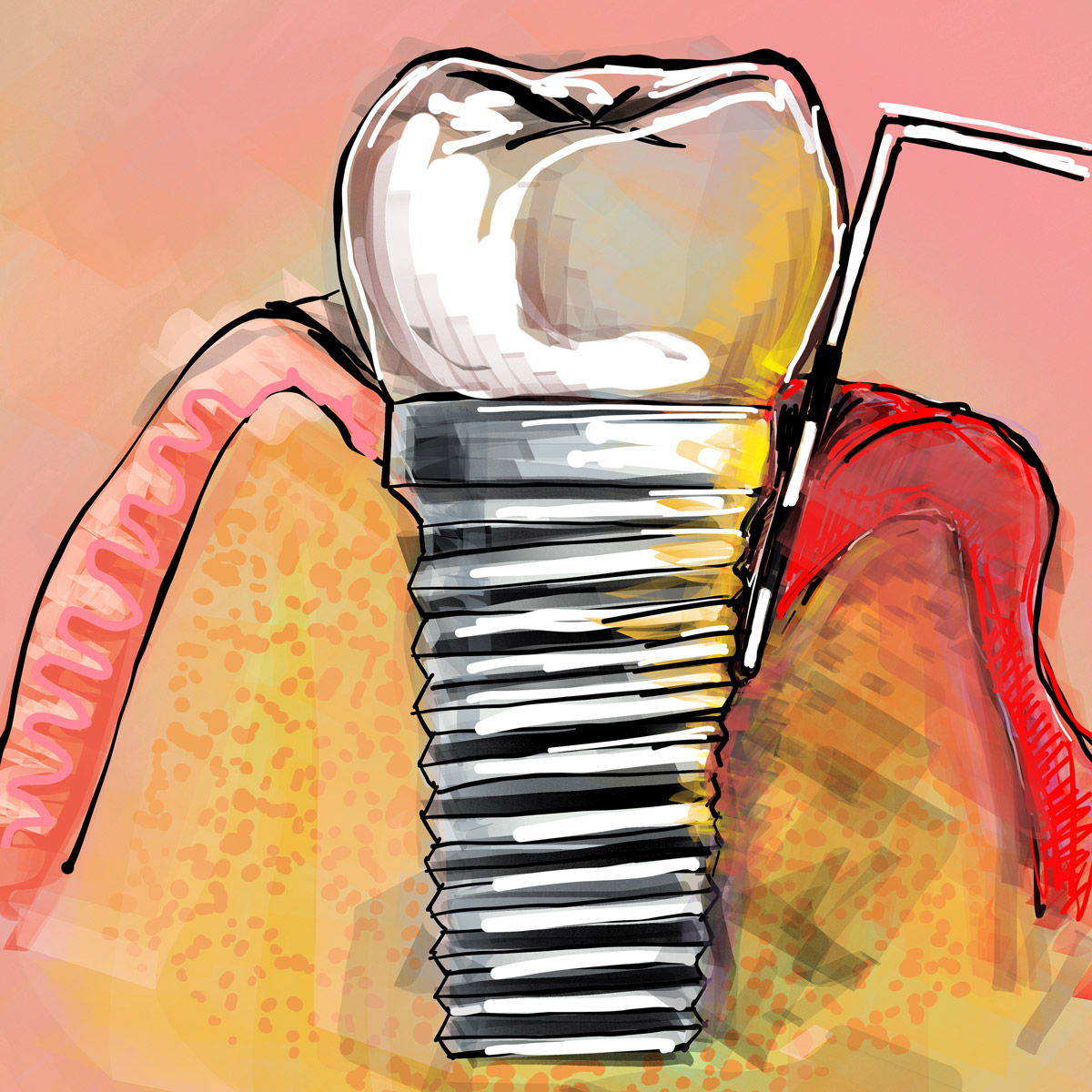
La mucosite perimplantare coinvolge esclusivamente i tessuti molli superficiali che circondano l'impianto, manifestandosi con arrossamento, gonfiore e sanguinamento gengivale.
È causata dall'accumulo di placca batterica parodontopatogena sulla superficie implantare e protesica, determinando dunque infiammazione senza però iniziale interessamento del tessuto osseo.
I principali segni dell'infiammazione sono il rossore, il gonfiore, il dolore e il sanguinamento, che può manifestarsi spontaneamente o al tocco della gengiva adiacente l'impianto.
La mucosite perimplantare precede spesso lo sviluppo della perimplantite vera e propria, e rappresenta una condizione completamente reversibile se trattata tempestivamente.
Difatti in questa fase precoce l'infiammazione è limitata ai tessuti molli, mentre nella fase avanzata si estende invece al tessuto osseo, compromettendo l'osteointegrazione dell'impianto.
Se la mucosite viene trascurata, può progredire verso la perimplantite, cioè alla propagazione dell'infezione anche all'osso che sostiene l'impianto.
Il trattamento della perimplantite richiede di norma tempi più lunghi e costi più elevati rispetto alla semplice mucosite, e dunque è conveniente (e sensato) agire per tempo, intercettando l'infiammazione sul nascere.
Nel caso in cui anche la perimplantite non venga diagnosticata e curata, si può assistere alla perdita dell'impianto dentale: ciò avviene solitamente in un periodo di tempo piuttosto lungo (ulteriore similitudine con la parodontite), in cui comunque vi è spesso tempo d'intervenire.
La comprensione di questi aspetti è fondamentale per prevenire e gestire efficacemente la perimplantite, salvaguardando così la longevità e la funzionalità degli impianti dentali.
Quali sono le cause principali della perimplantite?

i batteri parodontopatogeni
La causa principale della perimplantite è da ricercare principalmente in alcuni batteri che formano la placca batterica, la quale, se non rimossa accuratamente, può arrivare ad infettare la gengiva e l'osso.
I batteri responsabili della perimplantite sono sostanzialmente i batteri anaerobi Gram negativi, molto simili ai batteri che causano la parodontite, e che vengono chiamati batteri parodontopatogeni.
una tasca perimplantare
La perimplantite è solitamente il risultato di un accumulo di placca formata da questi batteri attorno all'impianto, ma esistono vari fattori che possono aumentare significativamente il rischio di sviluppare questa malattia.
Una scarsa igiene dentale domiciliare rappresenta il fattore di rischio principale, in quanto un'adeguata igiene orale è fondamentale per prevenire l'accumulo di placca e tartaro.
La mancanza di sedute di igiene dentale professionale, unite ai controlli obbligatori che ogni paziente portatore di impianto dentale dovrebbe fare, contribuisce significativamente allo sviluppo della patologia, specialmente nei soggetti predisposti a parodontite e perimplantite.
Queste sedute, nei pazienti con già storia clinica accertata di perimplantite o parodontite, dovrebbero avere una frequenza trimestrale per prevenire l'accumulo eccessivo di placca.
Il fumo di sigaretta rappresenta un fattore di rischio documentato, in quanto può compromettere la capacità di guarigione e accelerare tutti i fenomeni infettivi e infiammatori.
Il tabagismo è difatti una concausa nota delle infezioni del cavo orale ed è in grado di accelerare tutti i processi patologici a carico dei tessuti perimplantari.
Le malattie preesistenti come il diabete influenzano negativamente la salute orale generale e compromettono i meccanismi di difesa dell'organismo: non a caso, vi è una profonda connessione con infezioni batteriche orali e patologie come perimplantite e parodontite, e ciò è ormai fatto noto ed accertato dalla scienza.
La predisposizione genetica, analoga a quella che caratterizza la parodontite, rappresenta un fattore di rischio non modificabile ma clinicamente rilevante: alcuni soggetti, difatti, nascono già geneticamente predisposti all'azione dei batteri parodontopatogeni.
Come per la parodontite, ovviamente non si eredita l'infezione perimplantare in sé, ma si eredita invece la sensibilità all'azione dei batteri parodontopatogeni, che sono l'agente eziologico della mucosite e della perimplantite.
Infine, fattori iatrogeni come una corona sintetica imprecisa, frutto di un'imperizia in fase realizzativa del laboratorio tecnico, possono favorire il maggior accumulo di placca attorno all'impianto, creando nicchie di ritenzione batterica: la mancanza del punto di contatto tra elementi protesici può infatti determinare il cosiddetto fenomeno di food impaction, cioè l'accumulo di cibo e placca tra i denti.
Come si manifesta clinicamente la perimplantite?
I sintomi della perimplantite possono variare a seconda della gravità e dello stadio della condizione, ma esistono segnali clinici caratteristici che devono essere riconosciuti tempestivamente.
Tuttavia, similmente alla piorrea, i sintomi della perimplantite spesso possono non essere presenti e la malattia può aggravarsi al punto di determinare una grave compromissione degli impianti totalmente asintomatica.
Uno dei primi sintomi percepibili dal paziente è l'infiammazione dei tessuti intorno all'impianto, caratterizzata da arrossamento, gonfiore e talvolta da sanguinamento durante la pulizia dei denti o la masticazione.
Il primo sintomo evidente che il paziente può percepire sta nel cambiamento del colore della gengiva, nelle zone vicine all'impianto, assumendo una colorazione più chiara o più scura rispetto al resto della bocca.
Al cambio di colore si può aggiungere gonfiore e dolenzia al contatto, con annesso sanguinamento della gengiva, simile a quello che si osserva nella gengivite.
Un altro segnale caratteristico è la presenza di pus all'interno della bocca, presente in quantità variabili, proprio nella zona in cui si trova l'impianto dentale, il ché si manifesta spesso in presenza di una complicanza comune della perimplantite, cioè l'ascesso perimplantare.
In tal caso, il dolore rappresenta uno dei sintomi più significativi, percepibile dal paziente come un disagio o dolore costante durante l'arco della giornata attorno all'impianto.
Man mano che la perimplantite progredisce e l'osso circostante viene perso, l'impianto può iniziare a muoversi o addirittura diventare mobile.
La mobilità dell'impianto rappresenta solitamente un segno di perimplantite avanzata, con un'ormai grave compromissione dell'osso alveolare.
Quando e come si sviluppa la perimplantite?
La perimplantite può manifestarsi in diversi momenti dopo il posizionamento dell'impianto, con meccanismi eziopatogenetici differenti a seconda del periodo di insorgenza.
Va detto che la perimplantite può manifestarsi anche dopo anni dalla realizzazione dell'impianto, rappresentando una complicanza tardiva dell'Implantologia, e di questo il paziente deve essere ben conscio.
Tuttavia, non mancano i casi in cui essa si scatena a poco tempo dall'intervento, configurandosi come una complicanza precoce della terapia implantare.
In questa ipotesi, cioè nelle perimplantiti precoci, la causa è da ricercare nel mancato rispetto dei protocolli in fase di intervento implantologico.
La prevenzione della perimplantite inizia nel momento della realizzazione dell'impianto stesso, perché un impianto posizionato male può essere tra i principali responsabili della perimplantite precoce.
La scelta di una protesi non congrua o un lavoro eseguito in ambiente non sterile possono rappresentare fattori scatenanti per lo sviluppo della complicanza infettiva, anche se, va detto, i moderni protocolli di asepsi e il rispetto della sterilità assoluta in fase d'intervento abbassano di molto questo rischio.
Nell'analisi dell'epidemiologia, va considerato che l'Implantologia dentale ha consentito di trattare molti pazienti evitando loro il disagio di portare una protesi mobile, ma il crescente numero di interventi ha portato inevitabilmente a un aumento globale degli insuccessi.
Questo fenomeno è forse dovuto anche alla poca professionalità di alcuni centri odontoiatrici che si sono cimentati in questa branca dell'Odontoiatria senza la dovuta esperienza nonché, spesso, a un certo lassismo da parte dei pazienti nel prendersi cura a dovere dell'impianto, con i giusti controlli e manutenzioni periodiche.
È importante ricordare che un impianto dentale non deve fare male e non devono esserci sanguinamenti gengivali e pus in condizioni di salute.
Se dovessero manifestarsi anche piccoli fastidi in prossimità di un impianto, è necessario contattare immediatamente il proprio Dentista per una valutazione clinica.
L'infezione riguardante gli impianti dentali è un processo lento, le cui conseguenze più gravi come la perdita dell'impianto dentale possono essere evitate mediante interventi chirurgici di rigenerazione ossea tempestivi.
Come viene diagnosticata la perimplantite?
La diagnosi della perimplantite richiede un approccio clinico e strumentale accurato, che consenta di identificare precocemente i segni della patologia e di pianificare il trattamento più appropriato.
La diagnosi viene fatta in base ai sintomi del paziente, all'esame clinico e ai risultati di esami per immagini come la radiografia panoramica o la tomografia computerizzata a fascio conico (TAC Cone Beam).
Durante l'esame clinico, il Medico Odontoiatra può controllare la presenza di placca, di infiammazione dei tessuti molli, di sanguinamento e/o di suppurazione.
Il Dentista può anche verificare se l'impianto è stabile o mobile mediante test di mobilità specifici per gli elementi implantari.
La perimplantite viene diagnosticata in sede ambulatoriale con l'ausilio di una sonda parodontale preposta all'individuazione di tasche nell'area immediatamente circostante l'impianto.
Questo sondaggio perimplantare rappresenta una manovra diagnostica fondamentale per valutare lo stato di salute dei tessuti molli e identificare la presenza di tasche patologiche.
Lo specialista può, inoltre, richiedere una radiografia endorale per esaminare più da vicino eventuali perdite ossee all'interno dell'osso di supporto dell'impianto.
Un impianto sano dovrebbe essere circondato da osso su tutti i lati, e qualsiasi perdita ossea verticale o orizzontale indica un processo patologico in atto.
È importante che la diagnosi sia tempestiva, poiché la perimplantite rappresenta un processo potenzialmente irreversibile che compromette l'investimento terapeutico del paziente.
Quali opzioni terapeutiche esistono?
Il trattamento della perimplantite si concentra su due obiettivi principali: controllare l'infezione e arrestare la progressione della perdita ossea mediante approcci terapeutici differenziati.
Non vi sono in realtà linee guida precise per il trattamento della perimplantite e si utilizzano spesso i protocolli indicati per la parodontite, poiché le famiglie batteriche che causano entrambe le patologie, come detto, sono estremamente simili.
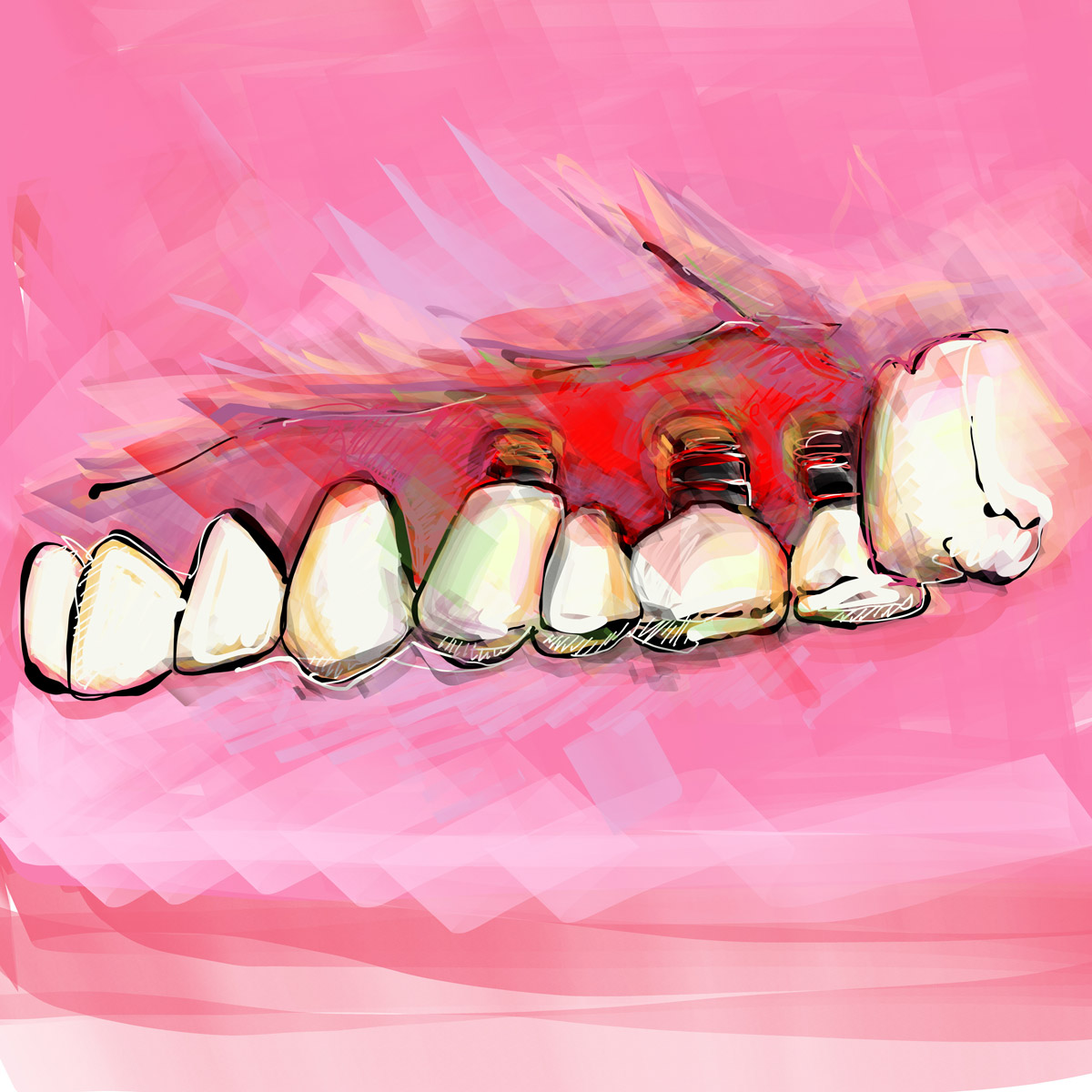
Il trattamento della perimplantite può essere svolto secondo differenti modalità a seconda della gravità della problematica e dell'estensione del danno tissutale: infezioni superficiali richiederanno dunque misure d'igiene dentale più contenute, mentre perimplantiti ormai profonde potranno richiedere non solo bonifiche profonde, ma anche (anzi, spesso) ricostruzioni e stabilizzazioni dell'osso alveolare attorno all'impianto dentale.
Se la patologia è ancora in fase iniziale (mucosite), un miglioramento dell'igiene orale potrebbe essere sufficiente per risolvere il quadro infiammatorio e la eventuale sintomatologia.
Tale miglioramento può essere ottenuto con una rieducazione efficace del paziente all'idonea igiene dentale domiciliare, a cui andrà affiancata anche una terapia d'igiene dentale professionale in studio, eseguita dal Medico Odontoiatra stesso o da un Igienista Dentale.
L'approccio terapeutico dell'Igienista sarà quello di ridurre la carica batterica e decontaminare l'area interessata mediante tecniche specifiche e dedicate, come: terapia laser, curettage, ablazione ultrasonica, ablazione meccanica manuale oppure anche l'uso delle micro-polveri ablative.
Se il paziente si presenta per tempo, la percentuale di guarigione completa in questo caso è in genere molto elevata, con prognosi favorevole.
Anche nel caso in cui il processo di danneggiamento dei tessuti perimplantari sia già iniziato, l'igiene orale riveste un ruolo fondamentale nel trattamento.
Sarà necessario che l'Odontoiatra o l'Igienista Dentale effettuino un accurato intervento di pulizia, servendosi di strumenti più adatti ed efficaci.
Quello che abbiamo appena descritto è il cosiddetto "trattamento non chirurgico" e dovrebbe essere sempre attuato come prima opzione terapeutica.
Nei casi più gravi, dove l'infiammazione ha ormai raggiunto i tessuti profondi, è necessario spesso ricorrere a terapie più energiche, che possono anche prevedere il ricorso alla Chirurgia Orale.
Come si affronta la perimplantite avanzata?
ricostruzione ossea
Quando la problematica è più grave, ovvero è già presente un riassorbimento osseo evidente, si può intervenire con diverse modalità chirurgiche.
Nell'ambito della terapia chirurgica della perimplantite si distinguono tre diverse tecniche terapeutiche con indicazioni specifiche.
La chirurgia conservativa prevede l'incisione del tessuto gengivale in modo da esporre ed asportare il tessuto infiammatorio intorno all'impianto, non dissimilmente da come si esegue una pulizia radicolare 'a cielo aperto' per contrastare la parodontite avanzata.
Questo favorisce la detersione e la decontaminazione della superficie implantare mediante accesso chirurgico diretto, ed è necessario quando i normali strumenti dell'igiene dentale non riescono ad arrivare alla profondità idonea per ripulire correttamente tutto il tessuto infettato attorno all'impianto.
È una metodica poco invasiva che però ha meno probabilità di arrestare definitivamente la progressione della lesione perimplantare se questa ha già raggiunto l'osso alveolare.
La chirurgia resettiva, associata alla decontaminazione della superficie dell'impianto, prevede l'eliminazione di parte del tessuto osseo perimplantare.
Nel primo approccio viene resa liscia e lucida con agenti chimici e/o meccanici la superficie esposta dell'impianto per facilitare la guarigione, mentre la chirurgia rigenerativa ha invece l'obiettivo di correggere la morfologia del tessuto osseo danneggiato dalla perimplantite.
Questa tecnica mira a ripristinare il tessuto osseo perduto attraverso l'utilizzo di materiali rigenerativi biocompatibili.
Tuttavia, solo difetti ossei con determinate caratteristiche morfologiche sono trattabili con tale procedura chirurgica rigenerativa.
Esistono diverse tecniche che permettono di ottenere questo risultato: la scelta tra le varie metodiche di trattamento dipende da tipologia e quantità del difetto.
Va detto, però, che il processo rigenerativo è molto complesso ed è altrettanto difficile ottenere esiti positivi e duraturi.
Per scegliere la tecnica più adatta, il Medico Odontoiatra si basa su vari fattori tra i quali l'estetica, l'entità della lesione e la posizione dell'impianto.
In casi estremi, quando l'impianto è irrimediabilmente compromesso, può essere necessario procedere alla sua rimozione chirurgica, che precede la ricostruzione dell'osso alveolare e, a guarigione avvenuta, il posizionamento di un nuovo impianto.
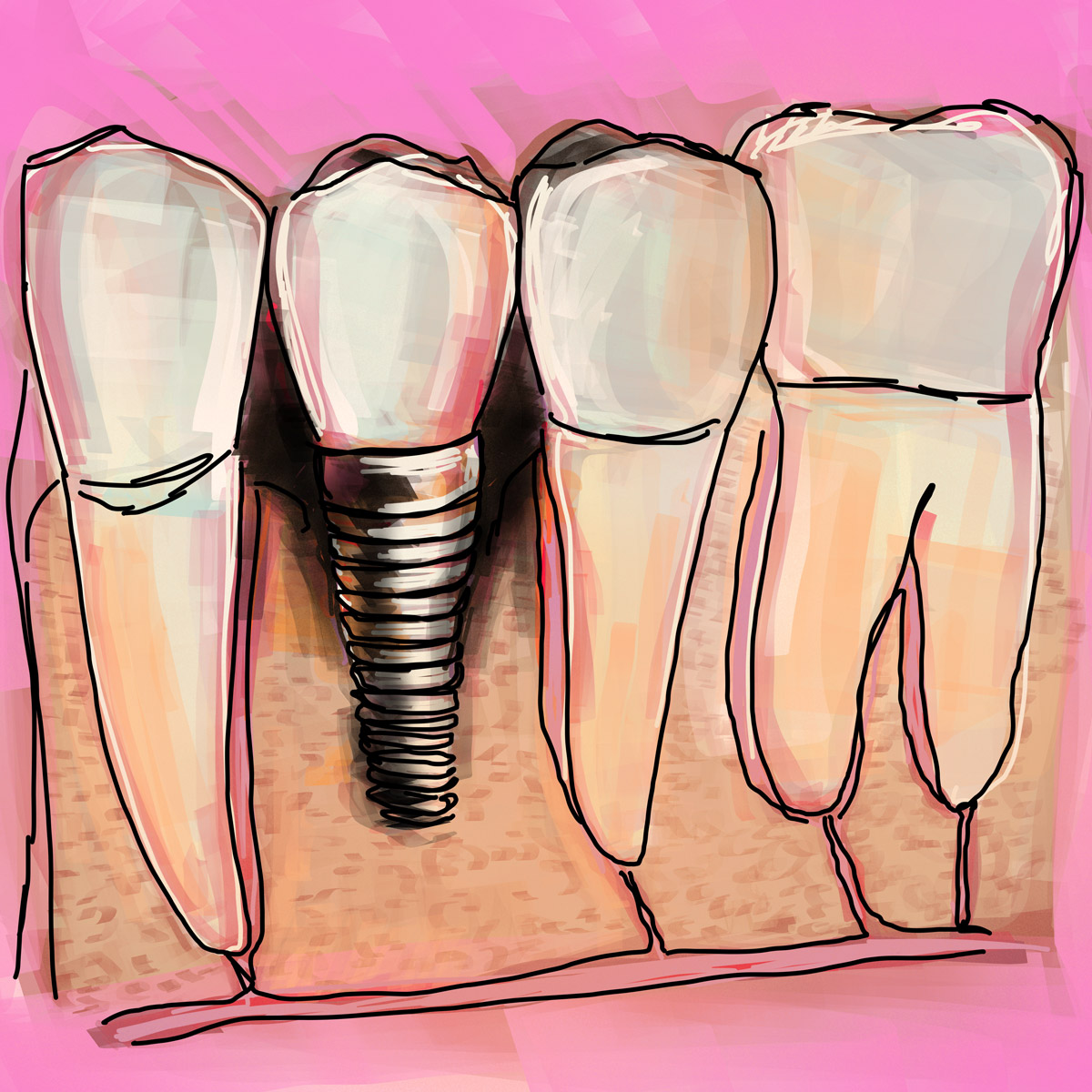
Quali sono le principali cause della mobilità implantare?
La mancata osteointegrazione rappresenta la causa principale di un impianto che si muove, e si verifica solitamente quando l'impianto non riesce a fondersi correttamente con l'osso circostante.
L'osteointegrazione è quel processo biologico fondamentale attraverso il quale l'osso mascellare o mandibolare cresce attorno alla superficie dell'impianto in titanio, creando un legame diretto e stabile.
Questo processo richiede normalmente dai tre ai sei mesi per completarsi e dipende da numerosi fattori quali la qualità e quantità dell'osso, la tecnica chirurgica utilizzata, le condizioni di sterilità durante l'intervento e il rispetto delle indicazioni post-operatorie da parte del paziente.
La mancata osteointegrazione è un pericolo che si manifesta sul breve termine, cioè solitamente entro i tempi di guarigione dell'impianto: non è al 100% predicibile ma i moderni protocolli chirurgici, il rispetto rigoroso dell'asepsi e la buona compliance del paziente durante il periodo di guarigione ne hanno significativamente ridotto la percentuale casistica, tanto che ormai l'evento infausto è visto come un evento decisamente raro (seppur sempre presente).
Le infezioni rappresentano un'altra causa comune di mobilità implantare, con la perimplantite che costituisce una delle complicanze sicuramente più pericolose sul lungo periodo.
La perimplantite è una condizione infiammatoria che danneggia progressivamente l'osso che supporta l'impianto, causando (se non curata) la perdita di stabilità e potenziale fallimento dell'impianto stesso.
Anche se la perimplantite è spesso causata da una scarsa igiene orale del paziente, può comunque verificarsi a seguito di traumi o processi di osteointegrazione incompleti, ad esempio quelli avvenuti con un carico effettivo del dente anticipato rispetto alla guarigione completa del tessuto osseo.
I problemi occlusali costituiscono un ulteriore fattore di rischio significativo: quando l'occlusione non è corretta, si possono generare infatti forze eccessive e mal distribuite sugli impianti dentali.
Questo sovraccarico masticatorio, che può derivare da disallineamenti dentali, morso scorretto o fenomeni di bruxismo non controllato, può compromettere progressivamente la stabilità implantare nel tempo.
L'allentamento delle componenti protesiche rappresenta una causa frequente ma generalmente meno grave di mobilità percepita.
Gli impianti dentali sono costituiti da diverse parti (fixture, cioè la vite endossea, l'abutment ovverosia il moncone, e la corona) e l'allentamento di una di queste componenti può essere dovuto a una procedura di avvitamento non corretta da parte dell'implantologo o alla normale usura nel tempo.
Oltre alla causa batterica che genera la perimplantite, il riassorbimento dell'osso alveolare può essere dovuto a diverse ragioni, come malattie sistemiche, osteoporosi o altre condizioni che influenzano la densità ossea.
Quando l'osso che circonda l'impianto si riassorbe, l'impianto perde il suo ancoraggio e può iniziare a muoversi.
Come riconoscere i sintomi di un impianto che presenta mobilità?
La mobilità dell'impianto dentale rappresenta chiaramente il segnale d'allarme primario e più evidente, ed è quello che, di solito, fa correre il paziente dal Medico Odontoiatra.
Il paziente può avvertire questa instabilità durante la masticazione, la pulizia dei denti o anche semplicemente toccando l'impianto con la lingua.
Il dolore durante la masticazione (non sempre presente), unito alla sensazione di instabilità, costituisce un indicatore importante che qualcosa non sta funzionando correttamente.
Questo dolore può essere localizzato o irradiarsi alle strutture circostanti e può aumentare di intensità durante la pressione masticatoria.
La presenza di un cattivo odore persistente o di un sapore sgradevole in bocca può essere un altro indice di valutazione e può correlare la mobilità dell'impianto dentale, indicando una sovra-proliferazione batterica che si sta sviluppando attorno all'impianto.
Questi sintomi sono spesso accompagnati da altri segni di infiammazione, e richiedono un'attenzione immediata.
La retrazione gengivale rappresenta un ulteriore indicatore di possibile problema: quando le gengive si ritirano attorno all'impianto, l'osso di supporto potrebbe essere in fase di riassorbimento, e potrebbe dunque essere quella la causa della mobilità dell'impianto.
La secrezione di pus attorno all'impianto costituisce un segnale evidente di un ascesso perimplantare, che indica che l'infezione è già a uno stadio critico e richiede un intervento immediato.
La presenza di essudato purulento non deve mai essere sottovalutata così come il sanguinamento gengivale spontaneo o durante lo spazzolamento non deve essere minimizzato, poiché può indicare un'infiammazione dei tessuti circostanti l'impianto.
In alcuni casi, si può notare anche un cambiamento nella posizione dell'impianto o della protesi ad esso collegata.
Cosa fare quando si avverte mobilità dell'impianto?
Se si sente che l'impianto è mobile, la prima cosa da fare è contattare immediatamente il Medico Odontoiatra poiché solo grazie a una visita di controllo professionale potrà capire qual è la causa della mobilità e intervenire nel modo più adatto.
È fondamentale non temporeggiare o sperare che il problema si risolva spontaneamente, in quanto la mobilità implantare tende generalmente a peggiorare progressivamente se non trattata.
Durante l'attesa della visita specialistica, è importante evitare di stuzzicare o toccare l'impianto, anche con la lingua, per non aggravare ulteriormente la situazione.
Il paziente dovrebbe inoltre evitare di masticare cibi duri o appiccicosi e mantenere un'igiene orale delicata ma accurata, evitando di spazzolare energicamente l'area interessata.
Il dentista procederà con un esame clinico approfondito e, se necessario, con esami radiografici per valutare le condizioni dell'osso circostante l'impianto.
Nel caso di un semplice allentamento della corona, la procedura di riparazione è relativamente semplice e comporta il riavvitamento corretto dell'elemento protesico.
Tuttavia, se il problema riguarda la stabilità dell'impianto stesso nell'osso, la situazione diventa più complessa e potrebbe richiedere trattamenti più articolati.
Nel caso dell'infezione dovuta a un caso di perimplantite si procede con una cura specifica, che si basa sulla somministrazione di un protocollo adatto di sedute d'igiene dentale professionale.
Se c'è un riassorbimento dell'osso alveolare o altro tipo di perdita dell'osso dentale, magari dovuta alla perimplantite, rientra nel protocollo di cura procedere alla rimozione chirurgica dell'impianto e alla rigenerazione ossea mediante materiali di sintesi oppure impianto autologo.
Il posizionamento di un nuovo impianto sarà possibile solo a guarigione avvenuta, quando l'osso alveolare sarà di spessore sufficiente per sopportare una nuova vite endossea.
Quali sono le possibili conseguenze della mobilità non trattata?
La mobilità dell'impianto dentale può causare dolore cronico e disagio significativo per il paziente, e per questo non deve mai essere trascurato.
Il movimento costante può irritare i tessuti molli circostanti e provocare dolore durante la masticazione o la pulizia dei denti, influendo negativamente sulla qualità della vita del paziente e rendendo difficile mangiare e mantenere una buona igiene orale.
Un'altra complicanza comune è rappresentata dalla frattura dell'impianto o delle protesi ad esso collegate, poiché il movimento continuo può creare microfratture della vite endossea o nei componenti protesici, portando alla loro rottura.
Questo non solo richiede ulteriori interventi per riparare o sostituire l'impianto, ma può anche causare danni ai denti e alle strutture circostanti.
Un impianto dentale che si muove può compromettere la stabilità delle protesi ad esso collegate, come corone o ponti, e questo dovrebbe sempre essere ben chiaro al paziente, ed invitarlo quindi a non temporeggiare e a rivolgersi subito al Medico Odontoiatra, in caso di anche minima mobilità, per l'opportuna valutazione.
Va ricordato che, se non trattata tempestivamente, la mobilità potrebbe portare alla perdita definitiva dell'impianto, rendendo necessaria la sua rimozione chirurgica, con una valutazione poi dello stato effettivo dell'osso alveolare (e sua eventuale indicazione ricostruttiva).
Come si può prevenire la mobilità degli impianti dentali?
Indubbiamente, la prima regola d'oro che ogni paziente portatore di una protesi dentale fissa su impianto dovrebbe sempre seguire è quella di effettuare controlli regolari dal Medico Odontoiatra, e sottoporsi alle sedute di igiene professionale periodiche.
La buona manutenzione comincia immediatamente posizionato l'impianto: i pazienti devono seguire meticolosamente le istruzioni post-operatorie del Medico Odontoiatra per garantire una guarigione completa e un'osteointegrazione di successo.
Questo include evitare cibi duri nelle prime settimane, non fumare, assumere i farmaci prescritti e partecipare a tutti gli appuntamenti di controllo programmati.
Le visite di follow-up sono determinanti e il paziente è invitato a partecipare a tutti gli appuntamenti post operatori programmati e strutturati per monitorare il percorso di cura.
Se gli incontri vengono rimandati aumenta la probabilità di insuccesso o rischio di complicazioni, e il piano di trattamento viene compromesso.
La prevenzione dei problemi, che deve essere mantenuta sempre per tutta la durata dell'impianto, rappresenta l'arma più efficace contro le complicanze implantari, e permette non solo di mantenere i denti e gli impianti in salute, ma anche di intercettare subito problemi come la mobilità degli impianti, o anche l'inizio di una pericolosa mucosite (o perimplantite).
Il mantenimento di un'igiene dentale domiciliare eccellente costituisce il pilastro fondamentale della prevenzione, e deve comunque sempre integrare i regolari controlli e le sedute d'igiene orale professionale.
Una buona igiene orale è fondamentale per assicurare lunga vita agli impianti dentali: i pazienti devono pulire regolarmente i denti utilizzando spazzolini con setole morbide, filo interdentale specifico per impianti e, se prescritto dal Medico Odontoiatra o dall'Igienista Dentale, collutori antibatterici per prevenire l'accumulo di placca e batteri, che possono causare infezioni e perimplantiti.
Fattori come il fumo e l'alcol possono influenzare negativamente la guarigione e la durata degli impianti, e il fumo in particolare riduce il flusso sanguigno alle gengive, perciò può compromettere l'osteointegrazione, aumentando significativamente il rischio di fallimento implantare.
Non va dimenticata poi l'importanza della correzione di problemi occlusali, ove presenti, che risulta essenziale per prevenire sovraccarichi dannosi sugli impianti.
I pazienti affetti da bruxismo dovrebbero utilizzare bite notturni per proteggere gli impianti dalle forze eccessive generate durante il serramento e digrignamento dei denti.
Qual è il ruolo dell'osteointegrazione nella stabilità implantare?
L'osteointegrazione è quel processo biologico fondamentale che permette un legame diretto tra l'osso e la superficie dell'impianto dentale, ed è ciò su cui si basa tutta l'Implantologia, non solo dentale ma anche protesica in generale (il principio è eguale anche per gli interventi ortopedici).
Questo processo è assolutamente cruciale per garantire la stabilità e la funzionalità a lungo termine dell'impianto dentale, permettendo all'osso di crescere attorno all'impianto e renderlo stabile e fisso.
Durante l'osteointegrazione, l'osso cresce e integra l'impianto, rendendolo stabile e fisso, permettendo alla vite endossea di resistere alla pressione della masticazione come un dente vero e proprio, agendo in surrogato della radice del dente naturale.
Questo processo straordinario trasforma essenzialmente l'impianto in titanio in una vera e propria radice artificiale perfettamente integrata nella struttura ossea.
La superficie dell'impianto viene immersa nel coagulo di sangue proveniente dai capillari dell'osso residuo, e il sangue trasporta le piastrine che a loro volta trasportano specifiche proteine, che hanno il compito di attirare gli osteoblasti, cioè le cellule deputate alla formazione di nuovo tessuto osseo attorno all'impianto, che si trasformeranno poi in nuovi osteociti, cioè cellule ossee vere e proprie.
Il processo di osteointegrazione può essere suddiviso in diverse fasi progressive:
- Avvio della guarigione con migrazione delle cellule osteoprogenitrici verso la superficie dell'impianto;
- Proliferazione cellulare con formazione di nuovo tessuto osseo;
- Rimodellamento osseo per maggiore resistenza e integrazione;
- Maturazione finale con legame forte e stabile
Tutto ciò avviene a partire già dal posizionamento dell'impianto, e mediamente dura dai 3 ai 6 mesi.
Il successo dell'osteointegrazione dipende da numerosi fattori, tra cui la qualità e la densità dell'osso del paziente, la posizione dell'impianto, il tipo di impianto utilizzato e la tecnica chirurgica impiegata.
Alcune aree della bocca hanno un flusso sanguigno più ricco, il che può accelerare il processo di guarigione, di conseguenza gli impianti posizionati in queste aree possono richiedere meno tempo per osteointegrarsi.
La comprensione dell'importanza dell'osteointegrazione aiuta i pazienti a capire perché la mobilità dell'impianto rappresenti un problema così serio e perché sia fondamentale intervenire tempestivamente quando si manifesta qualsiasi segno di instabilità implantare.
Come prevenire efficacemente la perimplantite?
La prevenzione della perimplantite rappresenta l'approccio più efficace per mantenere la salute degli impianti dentali a lungo termine.
Il modo migliore per evitare la perimplantite è quello di prestare molta attenzione alla puntuale e corretta rimozione del biofilm batterico mediante l'igiene dentale domiciliare, che dovrebbe essere scrupolosa ed in linea con i consigli dati dal Medico Odontoiatra o dall'Igienista Dentale.
Le sedute di igiene professionale devono essere in grado di detergere efficacemente la superficie implantare utilizzando strumenti specifici.
È importante che gli impianti non abbiano superfici ruvide così da evitare l'accumulo di batteri sulla superficie dell'impianto stesso: questo viene ormai garantito dai moderni impianti di recente produzione, che hanno una superficie estremamente liscia ('macchinata', come viene chiamata in gergo medico), che riduce di molto le probabilità di sedimentazione batterica.
Da non sottovalutare che il paziente, dopo essere stato sottoposto a terapia implantare, venga seguito ogni 3-6 mesi da professionisti specializzati.
Il controllo da parte di Igienisti Dentali qualificati è difatti fondamentale per evitare l'accumulo eccessivo di placca al livello della superficie dell'impianto e dei tessuti perimplantari.
I controlli frequenti post-impianto sono poi di primaria importanza per il mantenimento a lungo termine degli impianti.
Questi controlli consentono al Medico Odontoiatra di diagnosticare e trattare i primi segni dell'infiammazione perimplantare, che potrebbero passare inosservati agli occhi del paziente.
L'obiettivo è quello di evitare che una mucosite possa evolvere in perimplantite attraverso un monitoraggio clinico sistematico.
Durante le visite di controllo e di igiene professionale il Dentista potrà verificare lo stato di salute dell'impianto ed eventualmente intercettare tempestivamente i primi sintomi.
Se il paziente è un fumatore dovrà impegnarsi a eliminare o limitare significativamente il consumo di sigarette.
Infine, è di fondamentale importanza la preparazione accurata del paziente che necessita della terapia implantare, con controllo dei fattori di rischio.
Il controllo dei fattori di rischio è difatti un requisito fondamentale prima, durante e dopo la terapia implantare.
La perimplantite rappresenta una sfida significativa nella gestione della salute degli impianti dentali, ma con la conoscenza adeguata e un approccio proattivo è possibile gestirla efficacemente, garantendo un sorriso sano e duraturo attraverso la prevenzione e il trattamento tempestivo.
Non negarti la gioia di un sorriso: il Dottore può aiutarti, chiamalo
L'eccellenza per la riabilitazione dentale a Milano
Lo Studio Dentistico del Dott. Longo è specializzato esclusivamente nell’Implantologia, ed è sempre a tua completa disposizione per ascoltarti, darti soccorso e portarti ad una piena riabilitazione dentale.
Semplicemente, senza dolore, senza paura, senza terrore del Dentista, garantendoti sempre la massima qualità possibile attualmente disponibile sul mercato, ad un costo d'accesso volutamente calmierato, per tutelare la tua salute e il tuo benessere.
Da due generazioni, la continua ricerca medica implantologica
Lo studio opera secondo i principi di scienza e coscienza, e non tratta i propri pazienti come ‘numeri di fattura’, bensì come esseri umani, spesso con storie profonde e drammatiche di edentulia, da aiutare e da far ritornare felici e sorridenti.
Da oltre 30 anni, il Dott. Longo aiuta i propri pazienti a riabilitarsi nel miglior modo possibile, cioè quello pensato secondo gli standard di alto livello internazionali, sfruttando al massimo tutti i miglioramenti tecnologici disponibili per l’Implantologia, come ad esempio le tecniche chirurgiche mini-invasive intramucosa, dal recupero rapido e dalla guarigione indolore, sino alle protesi su impianti zigomatici o sottoperiostei, particolarmente indicati per pazienti con una condizione di qualità dell’osso alveolare ormai compromessa.
La moderna diagnostica totalmente digitale, l’eccellenza delle protesi utilizzate e la cura totale per il paziente, seguito per tutto il suo periodo riabilitativo ed anche oltre (con i regolari controlli periodici e la manutenzione obbligatoria degli impianti) consentono allo studio del Dott. Longo di essere una vera risorsa di alto livello nel cuore di Milano, dedicata a tutti i pazienti che, per tanti motivi, hanno rimandato il riposizionamento dei denti naturali perduti nel tempo.
A Milano, scopri l’eccellenza di uno studio specializzato nell’Implantologia di alto livello, sempre al tuo fianco
Le terapie chirurgiche implantologiche d'eccellenza, in uno studio storico a Milano
Il Dott. Giorgio Alberto Longo è un Medico Chirurgo e Medico Odontoiatra, perfezionato nel corso di oltre 30 anni di attività clinica proprio nell’Implantologia, cioè quel ramo specialistico dell’Odontostomatologia che si occupa del riposizionamento, utilizzando moderne protesi fisse, degli elementi dentali naturali perduti.
Già figlio d’arte, nel corso della sua lunga attività di Medico Odontoiatra, il Dott. Longo ha rivolto la sua ricerca medica sui nuovi approcci dell’Implantologia già nella sua prima espansione commerciale negli anni ’90, perfezionando sempre più la sua tecnica chirurgica e modellandola per essere mini-invasiva, efficace, sostenibile per il paziente e capace di garantire una rapida ripresa e corretta riabilitazione complessiva.
Protocolli chirurgici di alto livello, in uno studio familiare ed empatico
Lo Studio Dentistico del Dott. Longo è un’eccellenza nel cuore di Milano, proprio dietro al Duomo, dedicato esclusivamente all’Implantologia.
Nello studio, organizzato modernamente e dotato di alta tecnologia odontoiatrica moderna, come ad esempio la TAC Cone Beam, lo scanner in 3D per il rilievo totalmente digitale delle arcate dentali, la modellazione CAD e la guida computerizzata per la mini-chirurgia senza bisturi (flapless), il Dott. Longo può aiutarti a ritrovare sorriso, benessere e fiducia, senza alcun tipo di sofferenza o dolore.
Tutti gli interventi chirurgici di implantologia, eseguiti con i migliori dispositivi protesici, di alta qualità e perfettamente in regola con ogni imposizione sanitaria e legislativa, possono essere eseguiti nello Studio Dentistico del Dott. Longo con l’ausilio della sedazione cosciente: un aiuto eccezionale per non provar nessun tipo di ansia, paura o stress durante la seduta chirurgica, che leva dunque qualsiasi tipo di remora o indecisione d’intervento.
Nello Studio Dentistico del Dott. Longo tutti gli interventi in sedazione cosciente sono effettuati da un Medico Anestesista regolarmente abilitato alla professione, con esperienza in Implantologia e dotato sempre, per la massima sicurezza del paziente, di tutta la strumentazione avanzata di controllo intra-operatorio.
Affinché tu non sia considerato solo un numero, ma un amico da aiutare per ritornare a stare bene, sorridendo.
FAQ (domande frequenti)
È una patologia complessa di natura multifattoriale, la cui origine è data dalla sovra-infezione di batteri orali molto simili ai batteri parodontopatogeni che causano la malattia parodontale.
Se non curata, la perimplantite distrugge lentamente non solo i tessuti della mucosa gengivale superficiale, ma può portare alla distruzione dell'osso alveolare, cioè l'osso che tiene ancorata saldamente la vite endossea dell'impianto per mezzo dell'osteointegrazione.
È una delle complicanze più temute dopo il posizionamento di un impianto dentale, con numeri percentuali in continuo aumento nella popolazione.
Si manifesta con arrossamento, gonfiore e sanguinamento gengivale, causata dall'accumulo di placca batterica parodontopatogena sulla superficie implantare senza però iniziale interessamento del tessuto osseo.
La mucosite è completamente reversibile se trattata tempestivamente, mentre la perimplantite vera e propria si estende al tessuto osseo compromettendo l'osteointegrazione dell'impianto.
Se la mucosite viene trascurata può progredire verso la perimplantite con propagazione dell'infezione all'osso che sostiene l'impianto, richiedendo tempi più lunghi e costi più elevati per il trattamento.
Una scarsa igiene dentale domiciliare rappresenta il fattore di rischio principale, mentre la mancanza di sedute di igiene dentale professionale e controlli obbligatori contribuisce significativamente allo sviluppo della patologia.
Il fumo di sigaretta rappresenta un fattore di rischio documentato compromettendo la capacità di guarigione e accelerando i fenomeni infettivi e infiammatori.
Malattie preesistenti come il diabete influenzano negativamente la salute orale, la predisposizione genetica rappresenta un fattore non modificabile ma clinicamente rilevante, mentre fattori iatrogeni come una corona sintetica imprecisa possono favorire il maggior accumulo di placca attorno all'impianto.
Uno dei primi sintomi percepibili è l'infiammazione dei tessuti intorno all'impianto con arrossamento, gonfiore e talvolta sanguinamento durante la pulizia dei denti o la masticazione.
Il cambiamento del colore della gengiva nelle zone vicine all'impianto è il primo sintomo evidente, assumendo una colorazione più chiara o più scura, accompagnato da gonfiore e dolenzia al contatto.
La presenza di pus nella zona dell'impianto si manifesta spesso in presenza di ascesso perimplantare, mentre man mano che la perimplantite progredisce l'impianto può iniziare a muoversi o diventare mobile, segno di perimplantite avanzata con grave compromissione dell'osso alveolare.
Le infezioni rappresentano un'altra causa comune di mobilità implantare, con la perimplantite che costituisce una delle complicanze più pericolose sul lungo periodo come condizione infiammatoria che danneggia progressivamente l'osso di supporto.
I problemi occlusali costituiscono un ulteriore fattore di rischio: quando l'occlusione non è corretta si possono generare forze eccessive e mal distribuite sugli impianti, e questo sovraccarico masticatorio può derivare da disallineamenti dentali, morso scorretto o bruxismo non controllato.
L'allentamento delle componenti protesiche rappresenta una causa frequente ma meno grave, mentre il riassorbimento dell'osso alveolare può essere dovuto a malattie sistemiche, osteoporosi o altre condizioni che influenzano la densità ossea.
Il dolore durante la masticazione, unito alla sensazione di instabilità, costituisce un indicatore importante che può essere localizzato o irradiarsi alle strutture circostanti aumentando di intensità durante la pressione masticatoria.
La presenza di cattivo odore persistente o sapore sgradevole in bocca può indicare una sovra-proliferazione batterica attorno all'impianto, spesso accompagnata da altri segni di infiammazione.
La retrazione gengivale rappresenta un ulteriore indicatore di possibile riassorbimento osseo di supporto, mentre la secrezione di pus costituisce un segnale evidente di ascesso perimplantare che richiede intervento immediato.
È fondamentale non temporeggiare o sperare che il problema si risolva spontaneamente, in quanto la mobilità implantare tende generalmente a peggiorare progressivamente se non trattata.
Durante l'attesa della visita è importante evitare di stuzzicare o toccare l'impianto anche con la lingua, evitare di masticare cibi duri o appiccicosi e mantenere un'igiene orale delicata ma accurata.
Nel caso di semplice allentamento della corona la riparazione è relativamente semplice, mentre se il problema riguarda la stabilità dell'impianto nell'osso la situazione diventa più complessa richiedendo trattamenti articolati fino alla possibile rimozione chirurgica e rigenerazione ossea.
I pazienti devono seguire meticolosamente le istruzioni post-operatorie per garantire una guarigione completa e un'osteointegrazione di successo, evitando cibi duri nelle prime settimane, non fumando, assumendo i farmaci prescritti e partecipando a tutti gli appuntamenti di controllo programmati.
Il mantenimento di un'igiene dentale domiciliare eccellente costituisce il pilastro fondamentale, utilizzando spazzolini con setole morbide, filo interdentale specifico per impianti e collutori antibatterici se prescritti.
Fattori come fumo e alcol devono essere evitati poiché influenzano negativamente la guarigione, mentre i pazienti affetti da bruxismo dovrebbero utilizzare bite notturni per proteggere gli impianti dalle forze eccessive.
Durante l'osteointegrazione l'osso cresce e integra l'impianto rendendolo stabile e fisso, permettendo alla vite endossea di resistere alla pressione della masticazione come un dente vero, agendo in surrogato della radice naturale.
Il processo può essere suddiviso in diverse fasi progressive: avvio della guarigione, proliferazione cellulare con formazione di nuovo tessuto osseo, rimodellamento osseo per maggiore resistenza, e maturazione finale con legame forte e stabile.
Tutto ciò avviene a partire dal posizionamento dell'impianto e mediamente dura dai 3 ai 6 mesi, dipendendo dalla qualità e densità dell'osso del paziente, posizione dell'impianto, tipo di impianto e tecnica chirurgica impiegata.
Il modo migliore è prestare molta attenzione alla puntuale e corretta rimozione del biofilm batterico mediante l'igiene dentale domiciliare scrupolosa, in linea con i consigli del Medico Odontoiatra o dell'Igienista Dentale.
Le sedute di igiene professionale devono detergere efficacemente la superficie implantare utilizzando strumenti specifici, mentre è importante che gli impianti moderni abbiano superfici lisce per evitare l'accumulo di batteri.
Il paziente dopo la terapia implantare deve essere seguito ogni 3-6 mesi da professionisti specializzati, e il controllo da parte di Igienisti Dentali qualificati è fondamentale per evitare l'accumulo eccessivo di placca.
I controlli frequenti post-impianto consentono al Medico Odontoiatra di diagnosticare e trattare i primi segni dell'infiammazione che potrebbero passare inosservati al paziente, evitando che la mucosite evolva in perimplantite.
L'Implantologia senza dolore e senza paura, per tutti

L’Implantologia è quella branca iper-specialistica dell’Odontostomatologia che si focalizza sulla riabilitazione dentale dei pazienti mediante protesi fisse biocompatibili, chiamati impianti dentali.
È una specializzazione relativamente recente di tutta la Medicina Odontoiatrica, frutto però di una lunga sperimentazione, partita in maniera abbastanza casuale negli anni ’50 del XX secolo, grazie all’intuizione del Prof. Per-Ingvar Brånemark, dell’Università di Göteborg, in Svezia.
L’Implantologia si basa su un principio medico chiamato osteointegrazione, e l’origine della parola dovrebbe già dare il senso della stessa: ‘integrazione dell’osso (o nell’osso)’.
Per via dell’osteointegrazione, un elemento biocompatibile, ad esempio una vite in una speciale lega di titanio medicale, se inserito nella matrice ossea, viene dall’osso stesso integrato, per un complesso processo biologico che, a guarigione avvenuta, avrà formato una struttura coesa, impossibile da separare se non con un’azione chirurgica.
L’osteointegrazione ha permesso di superare uno dei grandi problemi storici dell’Odontoiatria, cioè l’impossibilità di rimpiazzare i denti perduti con protesi fisse stabili e definitive, e ha spalancato la strada ad una serie di cure e terapie riabilitative un tempo impensabili.
Uno studio amico, su cui puoi fare affidamento per la tua riabilitazione dentale
Lo Studio Dentistico del Dott. Longo è specializzato nell’Implantologia e nella riabilitazione dentale già dagli anni ’90, avendo focalizzato quasi tutta la sua attività clinica e chirurgica proprio nell’affinamento delle tecniche implantologiche moderne, che hanno permesso di offrire ai pazienti terapie riabilitative sempre più precise grazie alla guida computerizzata, sopportabili a livello di disagio, economicamente accessibili (anche per realtà personali in difficoltà economica) e, soprattutto, nella massima sicurezza medica.
Lo studio pone particolare enfasi sulla diagnosi precisa dell’edentulia, cioè la mancanza di denti naturali che spinge il paziente a chiederne il rimpiazzo con le protesi, dando particolare attenzione alla valutazione sia funzionale che psicologica.
Dati pre-operatori precisi supportati da rilievi di ortopantomografia digitale, TAC a fascio conico (Cone Beam) ed attenta valutazione clinica permettono allo studio di somministrare terapie riabilitative di qualità, con l’ausilio della sedazione cosciente, per ridurre al minimo il disagio, il trauma del Dentista o lo stress (comprensibile ed umano) dell’intervento chirurgico.
Nello studio sono presenti, oltre che macchinari elettro-medicali sicuri e periodicamente revisionati, anche tutte le figure necessarie per assicurare al paziente la riabilitazione dentale completa, pure in presenza di casi particolari come la condizione di diabete mellito, l’osteoporosi o di un grave riassorbimento dell’osso alveolare.
Prenota ora la tua visita col Dottore
Il Dott. Longo, assieme ai suoi Medici Anestesisti, Chirurghi Maxillo-facciali e Chirurghi Orali, supportato sempre da personale di poltrona specializzato proprio nell’Implantologia, aiuta giornalmente i pazienti che a lui si affidano a ritornare al sorriso e alla corretta masticazione e fonazione, affrontando ogni caso con umanità ed empatia, non dimenticando l’importanza della valutazione individuale e della dignità e del rispetto di ogni esperienza personale.
Puoi affidarti al Dott. Longo e alla sua equipe per la tua esigenza di riabilitazione dentale, consapevole di trovare uno studio dentistico professionale, modernamente organizzato ma con un'anima famigliare ed empatica, che metterà al primo posto la tua salute e il tuo benessere come paziente ma soprattutto come persona, con l'obiettivo di riportarti ad una piena funzionalità non solo dentale, ma anche psicologica.
Lo studio dentistico specialista nell'Implantologia e nella Riabilitazione Dentale
lo Studio Dentistico del Dott. Longo si trova a Milano, in Galleria Unione, 1.
la sede è storica, ed è presente a Milano da oltre 50 anni.
lo Studio Dentistico del Dott. Longo non è un franchising e non è una catena low-cost: è uno studio unico, specializzato esclusivamente nell'Implantologia e nella Riabilitazione Dentale, che offre trattamenti odontoiatrici di qualità, ma con la gestione familiare e l'empatia di un ambiente professionale seppur amichevole.
lo Studio Dentistico del Dott. Longo è nel cuore di Milano, a due passi da Piazza Cordusio, ed è facilmente raggiungibile con la Linea Metropolitana milanese MM3 (Linea Gialla), fermata 'Missori'.
se vuoi raggiungerci in autovettura, ricorda che lo studio è nella Zona a Traffico Limitato di Milano (Area C), quindi ti servirà il pass (clicca qui per tutte le informazioni e per acquistarlo).
se vieni da fuori Milano in treno, puoi scendere alla stazione Milano Centrale e prendere la linea MM3 (Linea Gialla), direzione S. Donato, fino alla fermata Missori.
se vieni invece dalla stazione di Porta Garibaldi, il percorso più breve è quello di prendere la linea MM2 (Linea Verde), direzione Cologno Nord - Gessate, scendere a Milano Centrale, cambiare con la linea MM3 (Linea Gialla), direzione San Donato e scendere alla fermata Missori.
Siamo l'eccellenza odontoiatrica nella ricerca clinica dell'Implantologia e della Chirurgia Orale Riabilitativa.
Il nostro scopo è riportarti a sorridere senza dolore e senza paura, con la Riabilitazione Dentale di alta qualità ad un costo sostenibile.
Tutti gli articoli sanitari presenti in questo sito sono stati scritti da Medici o informatori sanitari.
Le informazioni sanitarie sono date
secondo i principi di scienza e coscienza, senza ausilio di algoritmi generativi.
Tutti gli articoli sanitari sono materiale originale, attendibile, verificato e inviato all'Ordine provinciale di appartenenza.
Nessun articolo è stato scritto, anche parzialmente, da un'intelligenza artificiale generativa.
Tutti i disegni anatomici e le tavole mediche presenti nel sito sono stati realizzati da artisti scientifici, in possesso di Diploma Accademico rilasciato da un istituto AFAM e che hanno regolarmente superato gli esami accademici dei corsi obbligatori di Anatomia Artistica.
Nessuna tavola anatomica o disegno illustrativo presente nel sito è stato realizzato da un software di intelligenza artificiale generativa.
Le tavole anatomiche di questo sito sono quindi materiale artistico-scientifico verificato e attendibile, sempre approvato da un Medico Odontoiatra, un Medico Chirurgo Specialista in Odontostomatologia o Chirurgia Orale o un Igienista Dentale, tutti regolarmente abilitati alla professione.
Vuoi un aiuto rapido? Chiedi al Dr. AMO!
Il Dr. AMO (che sta per Assistente Medico Odontoiatrico) è il software di AI integrato in questo sito.
È stato programmato da Medici, tecnici informatici e informatori sanitari con l'obiettivo di aiutarti a trovare le informazioni sanitarie che stai cercando, in maniera rapida e veloce.
Il Dr. AMO ti può fornire aiuto e supporto in ogni momento, e può aiutarti a trovare rapidamente le risposte alle tue domande, nonché può aiutarti a prenotare una visita con lo studio.
Tutte le informazioni che ti da il Dr. AMO provengono da un database originale di contenuti medici e sanitari, verificato da un Medico regolarmente abilitato alla professione, e l'AI è stata addestrata con la direttiva principale di proteggere la tua vita e la tua salute.
Puoi chiedere aiuto in ogni momento al Dr. AMO, cliccando sul pulsante che trovi al lato di ogni pagina del sito.
Quindi ricorda che...
- un impianto dentale è un sostituto altamente biocompatibile di un dente naturale che, per molti motivi, si è perduto;
- i moderni impianti dentali sono realizzati in titanio medicale o comunque una lega di titanio biocompatibile, e raramente danno origine ad episodi infiammatori;
- grazie al processo di osteointegrazione, una vite in titanio (fixture) può essere integrata nella matrice ossea, dando origine dunque ad una struttura coesa e compatta, impossibile da separare se non per via chirurgica;
- Un impianto correttamente osteointegrato dovrebbe rimanere perfettamente stabile e immobile, senza dondolare neppure minimamente;
- La mobilità dell'impianto rappresenta sempre un segnale d'allarme che richiede un intervento immediato dallo specialista;
- La perimplantite è un'infiammazione cronica dei tessuti perimplantari causata da batteri anaerobi Gram negativi simili ai batteri parodontopatogeni;
- La mucosite perimplantare coinvolge solo i tessuti molli ed è completamente reversibile se trattata per tempo;
- Se trascurata, la mucosite può progredire in perimplantite con distruzione dell'osso alveolare e perdita dell'impianto;
- La scarsa igiene dentale domiciliare rappresenta il fattore di rischio principale, insieme alla mancanza di controlli periodici obbligatori;
- Il fumo di sigaretta compromette la guarigione e accelera tutti i fenomeni infettivi e infiammatori del cavo orale, e dunque dovrebbe essere sempre evitato (o comunque fortemente diminuito);
- La predisposizione genetica alla parodontite rappresenta un fattore di rischio non modificabile anche per la perimplantite;
- La mancata osteointegrazione è la causa principale di mobilità implantare, verificandosi entro i primi 3-6 mesi dall'intervento;
- I problemi occlusali e il bruxismo non controllato possono generare forze eccessive compromettendo progressivamente la stabilità implantare;
- Sintomi come dolore durante la masticazione, cattivo odore, retrazione gengivale e pus richiedono attenzione immediata;
- Se si avverte mobilità, contattare immediatamente il Medico Odontoiatra senza temporeggiare o sperare in una risoluzione spontanea;
- I controlli regolari ogni 3-6 mesi e le sedute di igiene professionale sono fondamentali per prevenire complicanze;
- L'osteointegrazione dura mediamente 3-6 mesi e permette all'osso di crescere attorno all'impianto rendendolo stabile come una radice naturale;
- La prevenzione mediante igiene scrupolosa, controlli frequenti e rimozione del biofilm batterico è l'approccio più efficace a lungo termine

Quest'articolo è stato revisionato ed aggiornato dal dott. Alberto Giorgio Longo il giorno:
venerdì 20 giugno, 2025
Il Dott. Alberto Giorgio Longo è un Medico Chirurgo e un Medico Odontoiatra, perfezionato da anni nell'Implantologia e nella Riabilitazione Dentale.
L’implantologia è la soluzione odontoiatrica con un tasso di successo molto elevato (oltre il 95% dei pazienti correttamente trattati), che sostituisce i denti mancanti con impianti dentali biocompatibili, e recupera completamente l'autostima, la disinvoltura e riposiziona correttamente le occlusioni dei delle due arcate dentali, con indiscussi vantaggi sulla masticazione, sulla fonetica, sulla deglutizione e anche sulla postura.
Nello Studio Dentistico del Dott. Longo, attivo a Milano ormai da due generazioni, gran parte dell'attività clinica si concentra sul recupero del sorriso anche in casi difficili, per restituire a tutti l’occasione di sentirsi di nuovo a proprio agio quando si è in compagnia, quando si mangia, senza doversi preoccupare che si sposti una dentiera instabile o che quel dente mancante sia così evidente.
La cura del sorriso è per molti una questione di benessere psicologico, che ha comunque importanti aspetti funzionali su tutto il corpo: una dentatura non completa, cioè in condizione di edentulia (la mancanza di uno o più denti naturali) può portare a condizioni di grande disagio, non solo limitato al cavo orale ma anche a tutto il corpo (persino i muscoli di cervicale e zona lombare).
Il Dott. Longo si è proprio focalizzato, in oltre trent'anni di esperienza diretta e studi clinici, su questa necessità, perfezionando le procedure chirurgiche per garantire una corretta riabilitazione minimamente invasiva, con la migliore tecnologia possibile e accessibile sul mercato.
Il Dottore ha una missione medica, etica e deontologica precisa, che regola da sempre la sua attività clinica e di costante ricerca sull'Implantologia: aiutare tutti i pazienti che soffrono di mancanze dentali più o meno estese ad ottenere una soluzione duratura nel tempo, che concili funzionalità ed estetica, ad un costo d'accesso accessibile e facilitato.
i partner dello studio, per curare il maggior numero possibile di pazienti bisognosi di riabilitazioni dentali
Lo Studio Dentistico del dott. Longo è convenzionato con molte assicurazioni e fondi mutualistici, per servire la più ampia platea di pazienti bisognosi di cure odontoiatriche e riabilitazioni dentali.
Qui trovi la carrellata delle assicurazioni e dei fondi mutualistici con cui puoi prenotare la tua visita odontoiatrica oppure il tuo intervento di riabilitazione dentale.

Effettua una visita col Dottore!*